A prostatectomia radical é a cirurgia realizada para retirar completamente a próstata e as vesículas seminais, devido ao câncer de próstata. A remoção cirúrgica é considerada por muitos como o melhor tratamento, principalmente quando se observa resultados de ausência de doença e sobrevida em longo prazo. Entretanto este tratamento não é isento de complicações e algumas possíveis sequelas, o que nos leva como urologistas a procurar o tratamento ideal para cada caso, considerando o estágio da doença e características de cada paciente, como idade, outras doenças, porte físico e desejo pessoal.
A remoção cirúrgica pode ser realizada pelo abdome ou pelo períneo (localizado entre o escroto e o reto). No acesso abdominal podemos utilizar a cirurgia aberta tradicional com um corte longitudinal ou transversal (o mesmo da cesárea), ou ainda abordagem por laparoscopia ou robótica, como discorreremos abaixo.
Complicações gerais
Após a remoção completa da próstata e vesículas seminais todos os pacientes apresentam perda involuntária de urina, com necessidade de se utilizar fralda ou absorvente masculino. Com o passar do tempo e exercícios para fortalecimento da musculatura perineal ocorre recuperação da continência e apenas 6% dos pacientes apresentam incontinência que necessita de tratamento específico adicional (Pro-ACT, sling masculino ou esfíncter artificial).
Da mesma forma, disfunção erétil pode ocorrer em maior ou menor gravidade, com recuperação possível em até um ano após a cirurgia. Utilizam-se medicamentos específicos para estimular a recuperação e, caso não ocorra, pode-se optar por injeção peniana ou ainda a colocação de próteses semi-rígidas ou infláveis. O risco de a disfunção erétil ocorrer está relacionado à idade do paciente, condições prévias à cirurgia e doenças associadas.
Como em qualquer cirurgia, pode ocorrer infecção do local cirúrgico, sangramento na cirurgia que eventualmente necessita transfusão ou ainda trombose venosa profunda de membros inferiores.
Prostatectomia radical abdominal aberta
O que é?
É a retirada completa da próstata e vesículas seminais, como tratamento para o câncer de próstata, por acesso abdominal, com incisão vertical ou transversal (Fig 1).
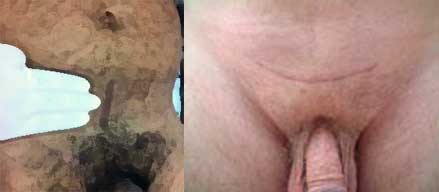
Figura 1: À esquerda incisão longitudinal e à direita incisão transversal.
Embora haja diferença no sentido da incisão da pele, a cirurgia interna é a mesma, com mesma técnica e resultados.
Vantagens: longa experiência no mundo todo. Permite a retirada dos linfonodos obturatórios (importante principalmente nos casos com PSA e Gleason maiores), permite preservação dos feixes vásculo-nervosos, o que possibilita melhores resultados de ereção no pós-operatório. Em geral permite uma internação de curto período, em média de 3 dias após a cirurgia.
Desvantagens: cicatriz no abdome, possível incontinência e disfunção erétil conforme já citado acima. Dor abdominal habitual de pós-operatório.
Prostatectomia radical perineal
O que é?
É a retirada completa da próstata e vesículas seminais, como tratamento para o câncer de próstata, por acesso no períneo, região entre o escroto e o ânus (Fig 2).
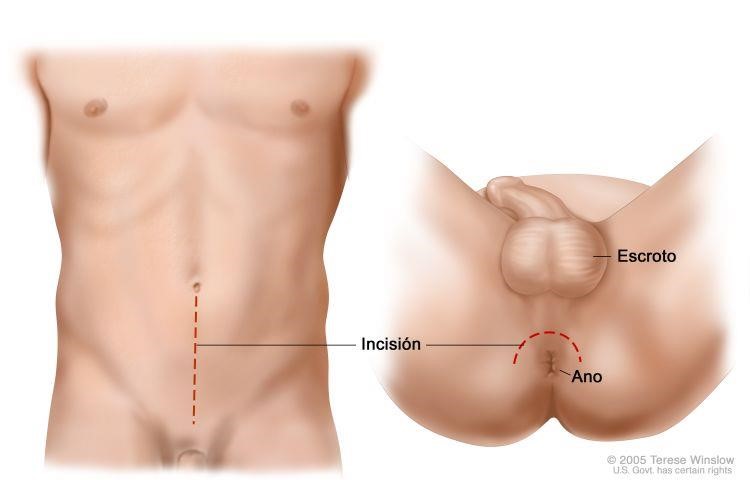
Figura 2: Incisão da prostatectomia radical perineal.
Vantagens: estética, menor dor no pós-operatório, excelente acesso para pacientes obesos. Internação rápida, geralmente de 2 a 3 dias. Rápida recuperação da continência urinária.
Desvantagens: elevada incidência de disfunção erétil no pós-operatório (quase 100%). Dificuldade de se realizar a retirada de linfonodos obturatórios por este acesso.
Prostatectomia radical laparoscópica
O que é?
Técnica que utiliza pequenas incisões abdominais (2 de 11mm e 3 de 5mm) para a completa liberação da próstata e vesículas seminais, além da linfadenectomia (Fig 3). Para retirada da peça uma das incisões é prolongada no limite do tamanho da próstata.
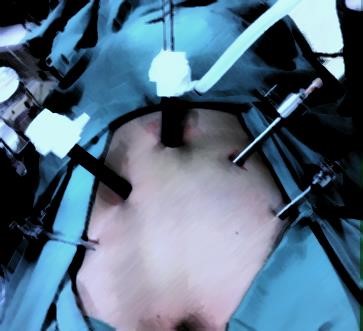
Figura 3: Acessos posicionados para a prostatectomia radical laparoscópica.
Vantagens: A vantagem estética é evidente, embora não seja primordial nestes casos. Além desta, a recuperação destes pacientes tem sido mais rápida, com menos dor ou necessidade de analgésicos. A magnificação da imagem no momento da cirurgia pode ser considerada outra vantagem, facilitando a identificação dos vasos e nervos de forma mais precisa. Neste quesito a técnica assistida por robô apresenta grande vantagem, por ter magnificação e qualidade da imagem mais eficiente.
Desvantagens: O tamanho da próstata é um fator limitante, pois a técnica torna-se mais difícil em próstatas muito grandes. Outra desvantagem é a necessidade de boa experiência com a técnica, para o cirurgião se sentir confortável e seguro em empregá-la. A possibilidade de conversão deve ser considerada, ou seja, caso ocorra alguma dificuldade técnica ou sangramento excessivo, pode ser necessário converter esta cirurgia para a técnica tradicional com a incisão abdominal. O custo mais elevado é considerado uma desvantagem, devido à necessidade de materiais especiais, porém nos dias atuais este fator tem se tornado menos relevante.
Em nossa experiência temos notado que estes pacientes apresentam recuperação rápida, período de internação mais curto, menor sangramento no intra-operatório e continência urinária mais precoce.
Prostatectomia radical robótica
O que é?
A técnica é a mesma da laparoscopia, entretanto ao invés do cirurgião manipular as pinças diretamente no paciente, um robô manipula as pinças dentro do paciente, e este é comandado pelo cirurgião, que visualiza o campo em 3D com alta definição de imagem, em um console de trabalho (Fig 4).
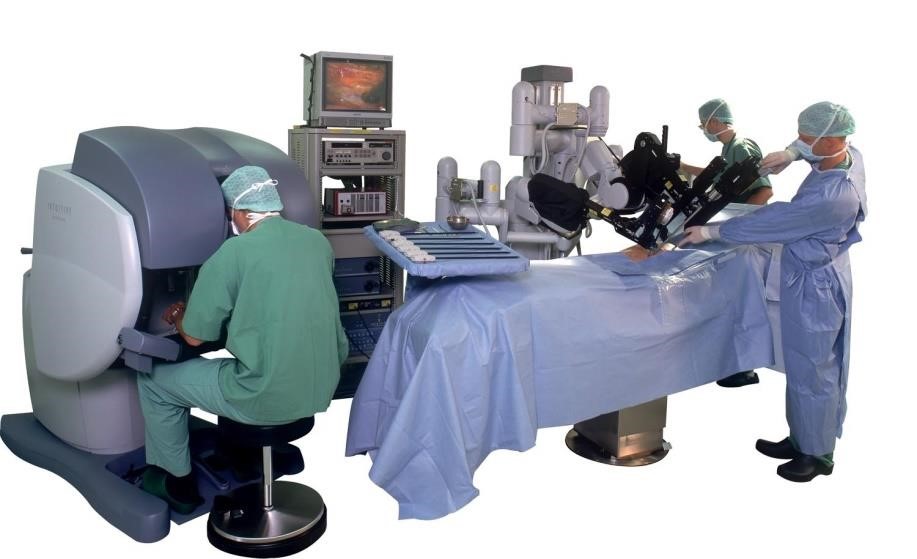
Figura 4: Cirurgia com auxílio de robô. Os braços do robô são controlados com as mãos, os pés e controle de voz do cirurgião, e este tem uma visão em 3 dimensões no console em que fica sentado. Um auxiliar fica junto ao paciente manipulando um dos acessos.
Vantagens: Esta técnica possui as mesmas vantagens da laparoscópica, porém com vantagens adicionais.
Para o paciente, além da recuperação mais rápida, com menos dor e retorno precoce às atividades habituais, a qualidade da imagem 3D e precisão de movimentos permite uma cirurgia mais minuciosa, principalmente com relação à identificação de nervos e vasos, diminuindo o sangramento e aumentando a chance de recuperação da capacidade de ereção. Como confirmação destas vantagens, nos países do hemisfério norte a grande maioria das prostatectomias radicais estão sendo realizadas com auxílio do robô.
Para o cirurgião, a cirurgia se torna mais fácil, com manobras mais confortáveis e um posicionamento melhor. O aprendizado da técnica é mais rápido, e a imagem 3D favorece e facilita a sua realização.
Desvantagens: O grande fator limitante é o custo. Tanto para os hospitais que necessitam comprar o robô e proverem sua cara manutenção, bem como para os pacientes que em nosso país têm que custear o procedimento, ou pelo menos uma parte do valor, parte esta não coberta pelos convênios e seguro saúde. Algumas eventualidades podem ser consideradas desvantagens, tais como eventual dificuldade de posicionamento dos braços do robô, bem com seu travamento, além de defeito técnico da máquina durante o procedimento, situações felizmente raras.
Resumindo…
A prostatectomia radical é a cirurgia realizada para tratamento do câncer de próstata localizado, através de diferentes técnicas: abdominal aberta, perineal, laparoscópica e robótica. A tradicional e mais consagrada é a primeira, com incisão longitudinal abaixo do umbigo, porém a incisão transversal (como da Cesárea) é tão eficiente quanto. Mais recentemente as técnicas laparoscópica e robótica têm tomado lugar, com vantagens estéticas, de recuperação, menor sangramento e mais rápido retorno às atividades habituais. Um fator limitante ainda é o custo destes procedimentos mais modernos e nem todos os pacientes e cirurgiões têm acesso a estas técnicas.




